ایک سو سال پہلے، ایک 24 سالہ شخص کو میساچوسٹس جنرل ہسپتال (MGH) میں بخار، کھانسی اور سانس لینے میں دشواری کے ساتھ داخل کیا گیا تھا۔
مریض داخل ہونے سے پہلے تین دن تک صحت مند تھا، پھر عام تھکاوٹ، سر درد اور کمر میں درد کے ساتھ طبیعت ناساز ہونے لگی۔ اگلے دو دنوں میں اس کی حالت مزید بگڑ گئی اور اس نے اپنا زیادہ تر وقت بستر پر گزارا۔ داخلے سے ایک دن پہلے، اسے تیز بخار، خشک کھانسی اور سردی لگ گئی، جسے مریض نے "کروچنگ" کے طور پر بیان کیا اور بستر سے اٹھنے سے مکمل طور پر قاصر رہا۔ اس نے ہر چار گھنٹے میں 648 ملی گرام اسپرین لی اور سر درد اور کمر کے درد سے ہلکی سی ریلیف کا تجربہ کیا۔ تاہم، داخلے کے دن، وہ ڈسپنیا کے ساتھ صبح بیدار ہونے کے بعد ہسپتال آئے، اس کے ساتھ سینے میں سبکسیفائیڈ درد بھی تھا، جو گہری سانس لینے اور کھانسی سے بڑھ گیا تھا۔
داخلے کے وقت، ملاشی کا درجہ حرارت 39.5 ° C سے 40.8 ° C، دل کی دھڑکن 92 سے 145 دھڑکن فی منٹ، اور سانس کی شرح 28 سے 58 دھڑکن فی منٹ تھی۔ مریض ایک اعصابی اور شدید ظہور ہے. اگرچہ متعدد کمبلوں میں لپٹے ہوئے تھے، ٹھنڈ جاری تھی۔ سانس کی قلت، شدید کھانسی کے paroxysms کے ساتھ، اسٹرنم کے نیچے شدید درد کے نتیجے میں، کھانسی بلغم گلابی، چپچپا، تھوڑا سا پیپ۔
اسٹرنم کے بائیں جانب پانچویں انٹرکوسٹل اسپیس میں اپیکل پلسیشن واضح تھی، اور ٹکرانے پر دل کی کوئی وسعت نہیں دیکھی گئی۔ Auscultation نے دل کی تیز رفتار، مسلسل دل کی تال، دل کی چوٹی پر سنائی دینے والی، اور ہلکی سی سسٹولک گنگناہٹ کا انکشاف کیا۔ پیٹھ کے دائیں جانب کندھے کے بلیڈ کے نیچے سے ایک تہائی سے سانس لینے کی آوازیں کم ہوئیں، لیکن کوئی ریل یا فوففس فرییکٹیو نہیں سنا گیا۔ گلے میں ہلکی سی لالی اور سوجن، ٹانسلز دور۔ بائیں inguinal ہرنیا کی مرمت کی سرجری کا داغ پیٹ پر نظر آتا ہے، اور پیٹ میں کوئی سوجن یا نرمی نہیں ہے۔ خشک جلد، اعلی جلد کا درجہ حرارت۔ سفید خون کے خلیوں کی تعداد 3700 اور 14500/ul کے درمیان تھی، اور نیوٹروفیلز کا حساب 79% تھا۔ خون کی ثقافت میں کوئی بیکٹیریا کی نشوونما نہیں دیکھی گئی۔
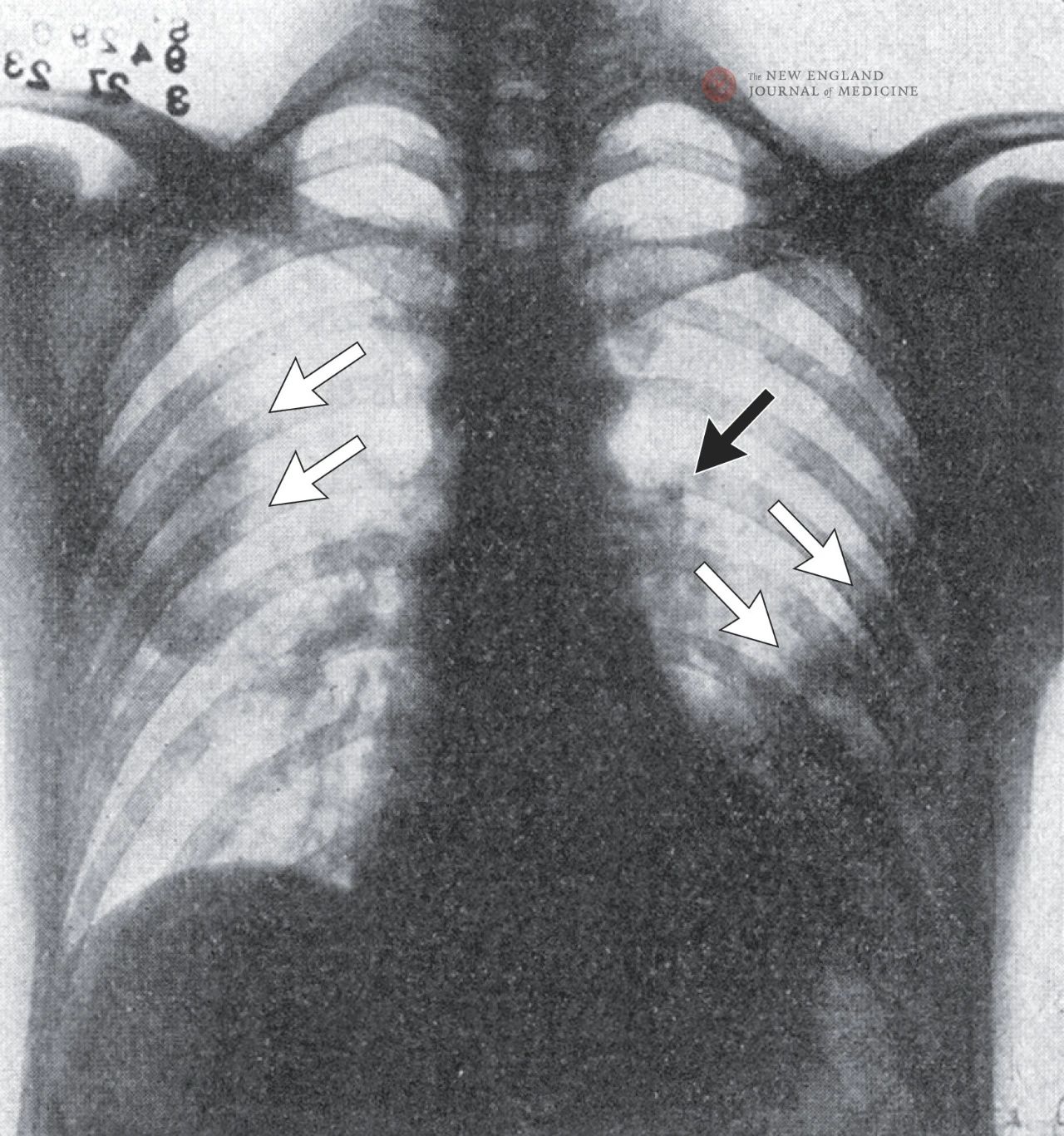
ایک سینے کا ریڈیو گراف پھیپھڑوں کے دونوں طرف، خاص طور پر اوپری دائیں لاب اور نچلے بائیں لاب میں، نمونیا کی تجویز کرتا ہے۔ پھیپھڑوں کے بائیں ہلم کا بڑھنا لمف نوڈ کے ممکنہ توسیع کی تجویز کرتا ہے، سوائے بائیں فوففس کے بہاو کے۔
ہسپتال میں داخل ہونے کے دوسرے دن، مریض کو ڈسپنیا اور سینے میں مسلسل درد تھا، اور تھوک پیپ اور خون کی دھار تھی۔ جسمانی معائنے سے معلوم ہوا کہ پھیپھڑوں کے اوپری حصے میں سسٹولک گنگناہٹ کی ترسیل تھی، اور دائیں پھیپھڑوں کے نچلے حصے میں ٹککر سست ہو گیا تھا۔ بائیں ہتھیلی اور دائیں شہادت کی انگلی پر چھوٹے، بھیڑ والے پیپولس نمودار ہوتے ہیں۔ ڈاکٹروں نے مریض کی حالت کو "سنگین" قرار دیا۔ تیسرے دن پیپ والا تھوک زیادہ واضح ہو گیا۔ بائیں پیٹھ کے نچلے حصے کی خستگی میں اضافہ کیا گیا تھا جبکہ سپرش کی لرزش بڑھ گئی تھی۔ کندھے کے بلیڈ سے نیچے کے راستے کے ایک تہائی حصے پر بائیں پیٹھ پر سانس لینے کی آوازیں اور کچھ ریل سنائی دے سکتے ہیں۔ دائیں پیٹھ پر ٹککر تھوڑا سا مدھم ہے، سانس لینے کی آوازیں دور ہیں، اور کبھی کبھار ریلز سنائی دیتے ہیں۔
چوتھے دن مریض کی حالت مزید بگڑ گئی اور اسی رات اس کی موت ہو گئی۔
تشخیص
24 سالہ مرد کو مارچ 1923 میں شدید بخار، سردی لگنے، پٹھوں میں درد، سانس لینے میں تکلیف اور سینے میں درد کی وجہ سے ہسپتال میں داخل کیا گیا تھا۔ اس کی علامات اور علامات سانس کے وائرل انفیکشن، جیسے انفلوئنزا، ممکنہ ثانوی بیکٹیریل انفیکشن کے ساتھ انتہائی مطابقت رکھتی ہیں۔ یہ دیکھتے ہوئے کہ یہ علامات 1918 کے فلو کی وبا کے دوران ہونے والے معاملات سے بہت ملتی جلتی ہیں، انفلوئنزا شاید سب سے زیادہ معقول تشخیص ہے۔
اگرچہ جدید انفلوئنزا کے طبی مظاہر اور پیچیدگیاں 1918 کی وبائی بیماری سے بہت قریب سے ملتی ہیں، لیکن سائنسی برادری نے پچھلی چند دہائیوں میں اہم پیش رفت کی ہے، جس میں انفلوئنزا وائرس کی شناخت اور الگ تھلگ، تیزی سے تشخیصی تکنیکوں کی ترقی، اینٹی وائرل علاج کے مؤثر طریقہ کار کا تعارف اور اینٹی وائرل علاج کے طریقہ کار کا تعارف شامل ہیں۔ پروگرام 1918 کے فلو کی وبا پر نظر ڈالنا نہ صرف تاریخ کے اسباق کی عکاسی کرتا ہے، بلکہ ہمیں مستقبل کی وبائی امراض کے لیے بھی بہتر طریقے سے تیار کرتا ہے۔
1918 میں فلو کی وبا امریکہ میں شروع ہوئی۔ پہلا تصدیق شدہ کیس 4 مارچ 1918 کو فورٹ ریلی، کنساس میں ایک آرمی باورچی میں پیش آیا۔ پھر کنساس کے ہاسکل کاؤنٹی میں ایک ڈاکٹر لورین مائنر نے شدید فلو کے 18 کیسز درج کیے جن میں تین اموات بھی شامل تھیں۔ اس نے اس دریافت کی اطلاع امریکی محکمہ صحت عامہ کو دی، لیکن اسے سنجیدگی سے نہیں لیا گیا۔
مورخین کا خیال ہے کہ اس وقت صحت عامہ کے حکام کی اس وباء کا جواب دینے میں ناکامی کا پہلی جنگ عظیم کے خصوصی تناظر سے گہرا تعلق تھا۔ جنگ کے دوران متاثر ہونے سے بچنے کے لیے حکومت نے وباء کی شدت کے بارے میں خاموشی اختیار کی۔ دی گریٹ فلو کے مصنف جان بیری نے 2020 کے ایک انٹرویو میں اس رجحان پر تنقید کی: "حکومت جھوٹ بول رہی ہے، وہ اسے عام نزلہ قرار دے رہے ہیں، اور وہ عوام کو سچ نہیں بتا رہے ہیں۔" اس کے برعکس، سپین، اس وقت ایک غیر جانبدار ملک، سب سے پہلے میڈیا میں فلو کی اطلاع دیتا تھا، جس کی وجہ سے نئے وائرل انفیکشن کو "ہسپانوی فلو" کا نام دیا گیا، حالانکہ ابتدائی کیسز ریاستہائے متحدہ میں ریکارڈ کیے گئے تھے۔
ستمبر اور دسمبر 1918 کے درمیان، ایک اندازے کے مطابق ریاستہائے متحدہ میں انفلوئنزا سے 300,000 افراد ہلاک ہوئے، 1915 میں اسی عرصے کے دوران ریاستہائے متحدہ میں تمام وجوہات سے ہونے والی اموات کی تعداد سے 10 گنا زیادہ۔ فلو فوجی تعیناتیوں اور اہلکاروں کی نقل و حرکت کے ذریعے تیزی سے پھیلتا ہے۔ فوجی نہ صرف مشرق میں نقل و حمل کے مراکز کے درمیان منتقل ہوئے بلکہ اس وائرس کو یورپ کے میدان جنگ میں بھی لے گئے، جس سے پوری دنیا میں فلو پھیل گیا۔ ایک اندازے کے مطابق 500 ملین سے زیادہ لوگ متاثر ہوئے ہیں اور تقریباً 100 ملین اپنی جانوں سے ہاتھ دھو بیٹھے ہیں۔
طبی علاج انتہائی محدود تھا۔ علاج بنیادی طور پر شافی ہے، بشمول اسپرین اور افیون کا استعمال۔ واحد علاج جس کے مؤثر ہونے کا امکان ہے وہ ہے کنولیسنٹ پلازما انفیوژن – جسے آج کل کنولیسنٹ پلازما تھراپی کے نام سے جانا جاتا ہے۔ تاہم، فلو کی ویکسین کی آمد میں سست روی ہے کیونکہ سائنسدانوں کو ابھی تک فلو کی وجہ کا پتہ نہیں چل سکا ہے۔ اس کے علاوہ، ایک تہائی سے زیادہ امریکی ڈاکٹروں اور نرسوں کو جنگ میں ملوث ہونے کی وجہ سے ہٹا دیا گیا ہے، جس سے طبی وسائل اور بھی کم ہو گئے ہیں۔ اگرچہ ہیضہ، ٹائیفائیڈ، طاعون اور چیچک کے لیے ویکسین دستیاب تھیں، لیکن انفلوئنزا کی ویکسین کی نشوونما میں ابھی تک کمی تھی۔
1918 کے انفلوئنزا کی وبا کے دردناک اسباق کے ذریعے، ہم نے شفاف معلومات کے افشاء، سائنسی تحقیق کی ترقی، اور عالمی صحت میں تعاون کی اہمیت کو سیکھا۔ یہ تجربات مستقبل میں صحت کے اسی طرح کے عالمی خطرات سے نمٹنے کے لیے قابل قدر بصیرت فراہم کرتے ہیں۔
وائرس
کئی سالوں سے، "ہسپانوی فلو" کا سبب بننے والا جراثیم Pfeiffer (جسے اب ہیمو فیلس انفلوئنزا کہا جاتا ہے) سمجھا جاتا تھا، جو بہت سے مریضوں کے تھوک میں پایا جاتا تھا، لیکن تمام نہیں۔ تاہم، اس جراثیم کو اس کی ثقافت کے اعلیٰ حالات کی وجہ سے ثقافت کے لیے مشکل سمجھا جاتا ہے، اور چونکہ یہ تمام صورتوں میں نہیں دیکھا گیا ہے، اس لیے سائنسی برادری نے ہمیشہ ایک روگزنق کے طور پر اس کے کردار پر سوال اٹھایا ہے۔ بعد کے مطالعے سے پتہ چلتا ہے کہ ہیمو فیلس انفلوئنزا دراصل انفلوئنزا میں عام ہونے والے بیکٹیریل ڈبل انفیکشن کا روگجن ہے، بجائے اس کے کہ اس وائرس سے جو براہ راست انفلوئنزا کا سبب بنتا ہے۔
1933 میں ولسن اسمتھ اور ان کی ٹیم نے ایک پیش رفت کی۔ انہوں نے فلو کے مریضوں سے فارینجیل فلشر کے نمونے لیے، انہیں بیکٹیریا کے خاتمے کے لیے بیکٹیریل فلٹر کے ذریعے چلایا، اور پھر فیریٹس پر جراثیم سے پاک فلٹریٹ کے ساتھ تجربہ کیا۔ دو دن کی انکیوبیشن مدت کے بعد، بے نقاب فیریٹس نے انسانی انفلوئنزا جیسی علامات ظاہر کرنا شروع کر دیں۔ یہ مطالعہ سب سے پہلے اس بات کی تصدیق کرتا ہے کہ انفلوئنزا بیکٹیریا کے بجائے وائرس کی وجہ سے ہوتا ہے۔ ان نتائج کی اطلاع دیتے ہوئے، محققین نے یہ بھی نوٹ کیا کہ وائرس کے ساتھ پچھلا انفیکشن مؤثر طریقے سے اسی وائرس کے دوبارہ انفیکشن کو روک سکتا ہے، جو ویکسین کی تیاری کی نظریاتی بنیاد رکھتا ہے۔
چند سال بعد، اسمتھ کے ساتھی چارلس اسٹورٹ ہیرس، انفلوئنزا سے متاثرہ فیریٹ کا مشاہدہ کرتے ہوئے، غلطی سے فیریٹ کی چھینک کے قریب سے وائرس کا شکار ہو گئے۔ ہیرس سے الگ تھلگ ہونے والے وائرس نے پھر کامیابی سے ایک غیر متاثرہ فیریٹ کو متاثر کیا، جس سے انسانوں اور جانوروں کے درمیان انفلوئنزا وائرس کے پھیلنے کی صلاحیت کی تصدیق ہوتی ہے۔ ایک متعلقہ رپورٹ میں، مصنفین نے نوٹ کیا کہ "یہ قابل فہم ہے کہ لیبارٹری میں انفیکشن وبائی امراض کا نقطہ آغاز ہو سکتا ہے۔"
ویکسین
ایک بار جب فلو وائرس کو الگ تھلگ اور شناخت کیا گیا تو، سائنسی برادری نے تیزی سے ایک ویکسین تیار کرنا شروع کر دی۔ 1936 میں، فرینک میکفارلین برنیٹ نے سب سے پہلے یہ ظاہر کیا کہ انفلوئنزا کے وائرس فرٹیلائزڈ انڈوں میں مؤثر طریقے سے بڑھ سکتے ہیں، ایک ایسی دریافت جس نے ویکسین کی تیاری کے لیے ایک جدید ٹیکنالوجی فراہم کی جو آج بھی بڑے پیمانے پر استعمال ہوتی ہے۔ 1940 میں، تھامس فرانسس اور جوناس سالک نے کامیابی کے ساتھ پہلی فلو ویکسین تیار کی۔
پہلی جنگ عظیم کے دوران امریکی فوجیوں پر انفلوئنزا کے تباہ کن اثرات کے پیش نظر، امریکی فوج کے لیے ویکسین کی ضرورت خاص طور پر دباؤ میں تھی۔ 1942 تک، مطالعات نے اس بات کی تصدیق کی کہ ویکسین تحفظ فراہم کرنے میں موثر تھی، اور ویکسین لگوانے والے افراد میں فلو ہونے کا امکان نمایاں طور پر کم تھا۔ 1946 میں، پہلی فلو ویکسین کو شہری استعمال کے لیے منظور کیا گیا، جس نے فلو کی روک تھام اور کنٹرول میں ایک نیا باب کھولا۔
یہ پتہ چلتا ہے کہ فلو ویکسین حاصل کرنے کا ایک اہم اثر ہے: غیر ویکسین والے افراد کو ان لوگوں کے مقابلے میں 10 سے 25 گنا زیادہ فلو لگنے کے امکانات ہوتے ہیں۔
نگرانی
صحت عامہ کے ردعمل کی رہنمائی اور ویکسینیشن کے نظام الاوقات تیار کرنے کے لیے انفلوئنزا کی نگرانی اور اس کے مخصوص وائرس کے تناؤ ضروری ہیں۔ انفلوئنزا کی عالمی نوعیت کے پیش نظر، قومی اور بین الاقوامی نگرانی کے نظام خاص طور پر ضروری ہیں۔
بیماریوں کے کنٹرول اور روک تھام کے مراکز (CDC) کی بنیاد 1946 میں رکھی گئی تھی اور ابتدائی طور پر ملیریا، ٹائفس اور چیچک جیسی بیماریوں کے پھیلاؤ پر تحقیق پر توجہ مرکوز کی گئی تھی۔ اپنی تخلیق کے پانچ سالوں کے اندر، سی ڈی سی نے وبائی انٹیلی جنس سروس کو تشکیل دیا تاکہ بیماری کے پھیلنے کی تحقیقات کے لیے خصوصی تربیت فراہم کی جا سکے۔ 1954 میں، سی ڈی سی نے اپنا پہلا انفلوئنزا نگرانی کا نظام قائم کیا اور انفلوئنزا کی سرگرمیوں پر باقاعدہ رپورٹیں جاری کرنا شروع کیں، جس سے انفلوئنزا کی روک تھام اور کنٹرول کی بنیاد رکھی گئی۔
بین الاقوامی سطح پر، ورلڈ ہیلتھ آرگنائزیشن (WHO) نے 1952 میں گلوبل انفلوئنزا سرویلنس اینڈ ریسپانس سسٹم قائم کیا، جس نے گلوبل شیئرنگ آف انفلوئنزا ڈیٹا انیشی ایٹو (GISAID) کے ساتھ مل کر ایک عالمی انفلوئنزا نگرانی کا نظام تشکیل دیا۔ 1956 میں، ڈبلیو ایچ او نے مزید CDC کو انفلوئنزا کی نگرانی، وبائی امراض اور کنٹرول کے شعبے میں اپنے تعاونی مرکز کے طور پر نامزد کیا، جو عالمی انفلوئنزا کی روک تھام اور کنٹرول کے لیے تکنیکی مدد اور سائنسی رہنمائی فراہم کرتا ہے۔ نگرانی کے ان نظاموں کا قیام اور مسلسل آپریشن انفلوئنزا وبائی امراض اور وبائی امراض کے عالمی ردعمل کے لیے ایک اہم تحفظ فراہم کرتا ہے۔
اس وقت، سی ڈی سی نے ایک وسیع گھریلو انفلوئنزا نگرانی کا نیٹ ورک قائم کیا ہے۔ انفلوئنزا کی نگرانی کے چار بنیادی اجزاء میں لیبارٹری ٹیسٹنگ، آؤٹ پیشنٹ کیس کی نگرانی، مریض کے اندر کیس کی نگرانی، اور موت کی نگرانی شامل ہیں۔ یہ مربوط نگرانی کا نظام صحت عامہ کے بارے میں فیصلہ سازی اور انفلوئنزا وبائی مرض کے جواب میں رہنمائی کے لیے اہم مدد فراہم کرتا ہے۔.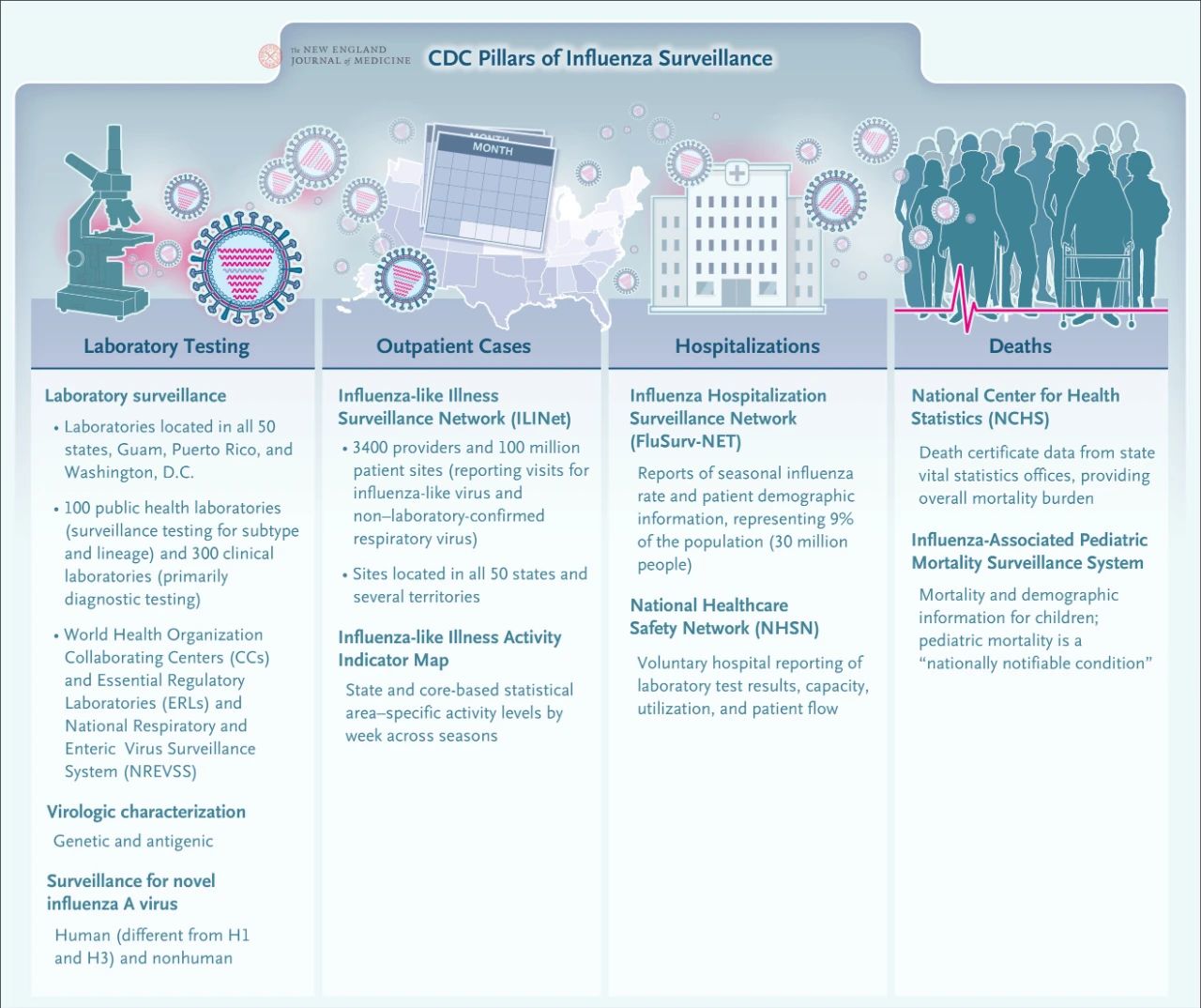
گلوبل انفلوئنزا سرویلنس اینڈ ریسپانس سسٹم 114 ممالک کا احاطہ کرتا ہے اور اس میں 144 قومی انفلوئنزا مراکز ہیں، جو سال بھر مسلسل انفلوئنزا کی نگرانی کے ذمہ دار ہیں۔ سی ڈی سی، ایک رکن کے طور پر، دوسرے ممالک کی لیبارٹریوں کے ساتھ مل کر کام کرتا ہے تاکہ اینٹی جینک اور جینیاتی پروفائلنگ کے لیے ڈبلیو ایچ او کو انفلوئنزا وائرس کے الگ تھلگ بھیجے جائیں، جیسا کہ امریکی لیبارٹریز سی ڈی سی کو الگ تھلگ جمع کراتی ہیں۔ پچھلے 40 سالوں میں امریکہ اور چین کے درمیان تعاون عالمی صحت کی حفاظت اور سفارت کاری کا ایک اہم حصہ بن گیا ہے۔
پوسٹ ٹائم: دسمبر-21-2024