Uterine fibroids menorrhagia اور خون کی کمی کی ایک عام وجہ ہے، اور یہ واقعات بہت زیادہ ہیں، تقریباً 70% سے 80% خواتین کو اپنی زندگی میں uterine fibroids ہو جائیں گے، جن میں سے 50% علامات ظاہر کرتے ہیں۔ فی الحال، ہسٹریکٹومی سب سے زیادہ استعمال ہونے والا علاج ہے اور اسے فائبرائڈز کا بنیادی علاج سمجھا جاتا ہے، لیکن ہسٹریکٹومی میں نہ صرف پیری آپریٹو خطرات ہوتے ہیں، بلکہ دل کی بیماری، اضطراب، افسردگی اور موت کا طویل مدتی خطرہ بھی ہوتا ہے۔ اس کے برعکس، علاج کے اختیارات جیسے یوٹیرن آرٹری ایمبولائزیشن، لوکل ایبلیشن، اور زبانی GnRH مخالف زیادہ محفوظ ہیں لیکن مکمل طور پر استعمال نہیں ہوتے۔
کیس کا خلاصہ
ایک 33 سالہ سیاہ فام عورت جو کبھی حاملہ نہیں ہوئی تھی اپنے پرائمری پریکٹیشنر کو حیض اور پیٹ میں گیس کے ساتھ پیش کیا گیا۔ وہ آئرن کی کمی انیمیا کا شکار ہے۔ تھیلیسیمیا اور سکیل سیل انیمیا کے لیے ٹیسٹ منفی آئے۔ مریض کے پاخانے میں خون نہیں تھا اور بڑی آنت کے کینسر یا آنتوں کی سوزش کی بیماری کی کوئی خاندانی تاریخ نہیں تھی۔ اس نے باقاعدہ ماہواری کی اطلاع دی، مہینے میں ایک بار، ہر ایک 8 دن کی مدت، اور طویل مدتی کوئی تبدیلی نہیں۔ ہر ماہواری کے تین سب سے زیادہ کامیاب دنوں میں، اسے ایک دن میں 8 سے 9 ٹیمپون استعمال کرنے کی ضرورت ہوتی ہے، اور کبھی کبھار ماہواری سے خون آتا ہے۔ وہ اپنی ڈاکٹریٹ کی تعلیم حاصل کر رہی ہے اور دو سال کے اندر حاملہ ہونے کا ارادہ رکھتی ہے۔ الٹراساؤنڈ نے ایک سے زیادہ myomas اور نارمل بیضہ دانی کے ساتھ بڑھا ہوا بچہ دانی دکھایا۔ آپ مریض کا علاج کیسے کریں گے؟
uterine fibroids کے ساتھ منسلک بیماری کے واقعات بیماری کی کم پتہ لگانے کی شرح اور اس حقیقت سے مرکب ہیں کہ اس کی علامات دیگر حالات سے منسوب ہیں، جیسے نظام انہضام کی خرابی یا خون کے نظام کی خرابی. حیض کے بارے میں بات کرنے سے وابستہ شرم کی وجہ سے بہت سے لوگوں کو یہ معلوم نہیں ہوتا ہے کہ ان کی حالت غیر معمولی ہے۔ علامات والے لوگ اکثر وقت پر تشخیص نہیں کر پاتے ہیں۔ ایک تہائی مریضوں کی تشخیص میں پانچ سال لگتے ہیں، اور کچھ کو آٹھ سال سے زیادہ کا وقت لگتا ہے۔ تاخیر سے تشخیص زرخیزی، معیار زندگی، اور مالی بہبود کو بری طرح متاثر کر سکتی ہے، اور ایک معیاری مطالعہ میں، علامتی فائبرائڈز کے 95 فیصد مریضوں نے نفسیاتی اثرات کی اطلاع دی، بشمول ڈپریشن، پریشانی، غصہ، اور جسمانی تصویر کی پریشانی۔ حیض سے وابستہ بدنما داغ اور شرم اس علاقے میں بحث، تحقیق، وکالت اور اختراع میں رکاوٹ ہے۔ الٹراساؤنڈ کے ذریعے فائبرائڈز کی تشخیص کرنے والے مریضوں میں سے، 50% سے 72% پہلے اس بات سے واقف نہیں تھے کہ انہیں فائبرائڈز ہیں، یہ تجویز کرتے ہیں کہ الٹراساؤنڈ اس عام بیماری کی تشخیص میں زیادہ وسیع پیمانے پر استعمال کیا جا سکتا ہے۔
uterine fibroids کے واقعات عمر کے ساتھ ساتھ رجونورتی تک بڑھتے ہیں اور سیاہ فاموں میں سفیدوں کی نسبت زیادہ ہوتے ہیں۔ سیاہ فام لوگوں کے علاوہ دوسرے لوگوں کے مقابلے میں، سیاہ فام لوگوں میں چھوٹی عمر میں یوٹیرن فائبرائڈز پیدا ہوتے ہیں، ان میں علامات پیدا ہونے کا خطرہ زیادہ ہوتا ہے، اور مجموعی طور پر بیماری کا بوجھ زیادہ ہوتا ہے۔ کاکیشین کے مقابلے میں، سیاہ فام لوگ زیادہ بیمار ہوتے ہیں اور ہسٹریکٹومی اور مائیومیکٹومی سے گزرنے کا زیادہ امکان ہوتا ہے۔ اس کے علاوہ، سیاہ فاموں کے مقابلے میں زیادہ امکان تھا کہ وہ غیر حملہ آور علاج کا انتخاب کریں اور ہسٹریکٹومی سے گزرنے کے امکان سے بچنے کے لیے جراحی کے حوالے سے گریز کریں۔
Uterine fibroids کی تشخیص براہ راست شرونیی الٹراساؤنڈ کے ذریعے کی جا سکتی ہے، لیکن اس بات کا تعین کرنا کہ کس کے لیے اسکریننگ کرنی ہے آسان نہیں ہے، اور فی الحال اسکریننگ عام طور پر مریض کے فائبرائڈز کے بڑے ہونے یا علامات ظاہر ہونے کے بعد کی جاتی ہے۔ uterine fibroids سے وابستہ علامات ovulation کی خرابی، adenomyopathy، ثانوی dysmenorrhea، اور ہضم کی خرابی کی علامات کے ساتھ اوورلیپ ہو سکتی ہیں۔
چونکہ سارکوما اور فائبرائڈز دونوں مایوومیٹرک ماس کے طور پر موجود ہوتے ہیں اور اکثر ان کے ساتھ یوٹیرن کا غیر معمولی خون بہہ رہا ہوتا ہے، اس لیے تشویش ہے کہ یوٹیرن سارکوما ان کے نسبتاً نایاب ہونے کے باوجود چھوٹ سکتے ہیں (770 میں سے 1 سے 10,000 وزٹ غیر معمولی رحم کے خون بہنے کی وجہ سے)۔ غیر تشخیص شدہ لییومیوسارکوما کے بارے میں خدشات ہسٹریکٹومی کی شرح میں اضافے اور کم سے کم حملہ آور طریقہ کار کے استعمال میں کمی کا باعث بنے ہیں، جو رحم کے باہر پھیلنے والے uterine sarcomas کی خراب تشخیص کی وجہ سے مریضوں کو پیچیدگیوں کے غیر ضروری خطرے میں ڈال دیتے ہیں۔
تشخیص اور تشخیص
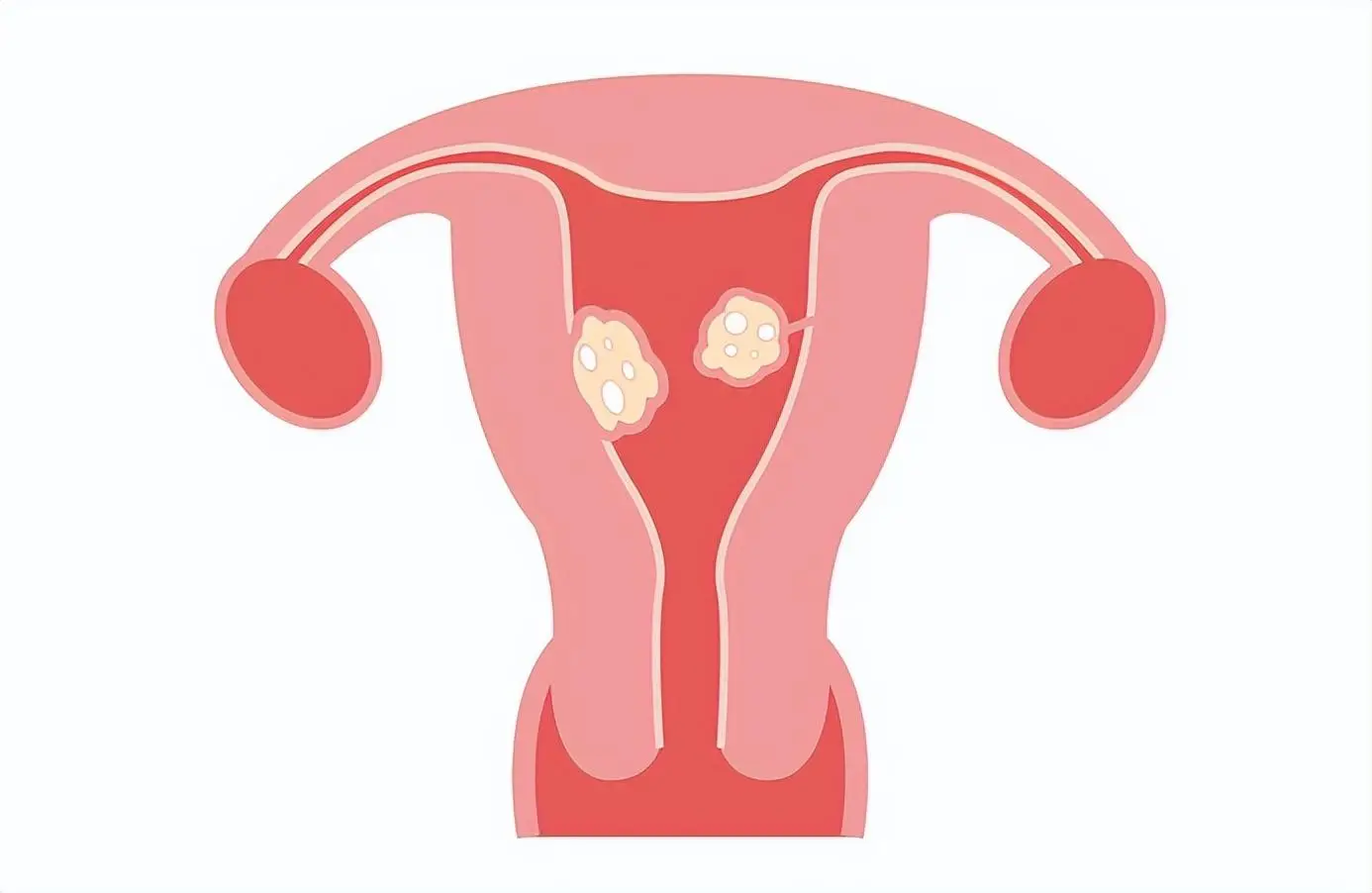
uterine fibroids کی تشخیص کے لیے امیجنگ کے مختلف طریقوں میں سے، شرونیی الٹراساؤنڈ سب سے زیادہ سرمایہ کاری مؤثر طریقہ ہے کیونکہ یہ uterine fibroids کے حجم، مقام اور تعداد کے بارے میں معلومات فراہم کرتا ہے اور ایڈنیکسل ماسز کو خارج کر سکتا ہے۔ ایک آؤٹ پیشنٹ شرونیی الٹراساؤنڈ کا استعمال بچہ دانی کے غیر معمولی خون کا اندازہ کرنے کے لیے بھی کیا جا سکتا ہے، معائنے کے دوران ایک واضح شرونیی ماس، اور رحم کے بڑھنے سے وابستہ علامات، بشمول شرونیی دباؤ اور پیٹ کی گیس۔ اگر بچہ دانی کا حجم 375 ملی لیٹر سے زیادہ ہو یا فائبرائڈز کی تعداد 4 سے زیادہ ہو (جو عام ہے) تو الٹراساؤنڈ کی ریزولوشن محدود ہے۔ مقناطیسی گونج امیجنگ بہت مفید ہے جب uterine sarcoma کا شبہ ہو اور جب hysterectomy کے متبادل کی منصوبہ بندی کی جائے، ایسی صورت میں علاج کے نتائج کے لیے uterine حجم، امیجنگ کی خصوصیات اور مقام کے بارے میں درست معلومات اہم ہیں (شکل 1)۔ اگر submucosal fibroids یا دوسرے endometrial گھاووں کا شبہ ہو تو نمکین پرفیوژن الٹراساؤنڈ یا ہسٹروسکوپی مددگار ثابت ہو سکتی ہے۔ کمپیوٹیڈ ٹوموگرافی uterine fibroids کی تشخیص کے لیے کارآمد نہیں ہے کیونکہ اس کی ناقص وضاحت اور ٹشو جہاز کے تصور کی وجہ سے۔
2011 میں، بین الاقوامی فیڈریشن آف اوبسٹریٹرکس اینڈ گائناکالوجی نے یوٹیرن فائبرائڈز کے لیے ایک درجہ بندی کا نظام شائع کیا جس کا مقصد uterine cavity اور serous membrane کی سطح کے سلسلے میں fibroids کے مقام کو بہتر طور پر بیان کرنا ہے، بجائے اس کے کہ پرانی اصطلاحات submucosal، intramural، اور subserousmbran کے علاج کی منصوبہ بندی کی اجازت دیں۔ (ضمنی ضمیمہ ٹیبل S3، اس مضمون کے مکمل متن کے ساتھ NEJM.org پر دستیاب ہے)۔ درجہ بندی کا نظام 0 سے 8 قسم کا ہوتا ہے، جس میں ایک چھوٹی تعداد یہ ظاہر کرتی ہے کہ فائبرائڈ اینڈومیٹریئم کے قریب ہے۔ مخلوط uterine fibroids کو دو نمبروں سے ظاہر کیا جاتا ہے جو ہائفنز سے الگ ہوتے ہیں۔ پہلا نمبر فائبرائڈ اور اینڈومیٹریئم کے درمیان تعلق کی نشاندہی کرتا ہے، اور دوسرا نمبر فائبرائڈ اور سیرس میمبرین کے درمیان تعلق کو ظاہر کرتا ہے۔ یہ uterine fibroid درجہ بندی کا نظام طبی ماہرین کو مزید تشخیص اور علاج کو نشانہ بنانے میں مدد کرتا ہے، اور مواصلات کو بہتر بناتا ہے۔
علاج
مایوما سے وابستہ مینوریاجیا کے علاج کے لیے زیادہ تر رجیموں میں، مانع حمل ہارمونز کے ساتھ مینورجیا کو کنٹرول کرنا پہلا قدم ہے۔ حیض کے دوران استعمال ہونے والی غیر سٹیرایڈیل اینٹی سوزش والی دوائیں اور ٹراناٹیمو سائکلک ایسڈ بھی مینوریاجیا کو کم کرنے کے لیے استعمال کیا جا سکتا ہے، لیکن ان ادویات کی idiopathic مینوریاجیا کے لیے افادیت کے بارے میں مزید شواہد موجود ہیں، اور اس بیماری پر کلینیکل ٹرائلز عام طور پر دیوہیکل یا submucosal fibroids والے مریضوں کو خارج کر دیتے ہیں۔ لانگ ایکٹنگ گوناڈوٹروپن ریلیز کرنے والے ہارمون (GnRH) ایگونسٹس کو یوٹیرن فائبرائڈز کے قبل از آپریشن قلیل مدتی علاج کے لیے منظور کیا گیا ہے، جو تقریباً 90% مریضوں میں امینوریا کا سبب بن سکتا ہے اور uterine حجم کو 30% سے 60% تک کم کر سکتا ہے۔ تاہم، یہ دوائیں ہائپوگوناڈل علامات کے زیادہ واقعات سے وابستہ ہیں، بشمول ہڈیوں کا گرنا اور گرم چمک۔ وہ زیادہ تر مریضوں میں "سٹیرایڈل فلیئرز" کا باعث بھی بنتے ہیں، جس میں جسم میں ذخیرہ شدہ گوناڈوٹروپین خارج ہوتے ہیں اور بعد میں جب ایسٹروجن کی سطح تیزی سے گر جاتی ہے تو بھاری ادوار کا سبب بنتے ہیں۔
uterine fibroids کے علاج کے لیے زبانی GnRH مخالف امتزاج تھراپی کا استعمال ایک اہم پیشرفت ہے۔ ریاستہائے متحدہ میں منظور شدہ دوائیں زبانی GnRH مخالف (elagolix یا relugolix) کو ایک مرکب گولی یا کیپسول میں estradiol اور progesterone کے ساتھ جوڑتی ہیں، جو ڈمبگرنتی سٹیرایڈ کی پیداوار کو تیزی سے روکتی ہیں (اور سٹیرایڈ کو متحرک کرنے کا سبب نہیں بنتی ہیں) اور estradiol اور progesterone کی خوراکیں جو ابتدائی سطح کو کمپاؤنڈ کرنے کے قابل بناتی ہیں۔ یورپی یونین (لنزاگولکس) میں پہلے سے ہی منظور شدہ ایک دوائی کی دو خوراکیں ہیں: ایک خوراک جو جزوی طور پر ہائپوتھیلمک فنکشن کو روکتی ہے اور ایک خوراک جو مکمل طور پر ہائپوتھیلمک فنکشن کو روکتی ہے، جو ایلاگولکس اور ریلوگولکس کے لیے منظور شدہ خوراکوں کی طرح ہے۔ ہر دوائی ایسٹروجن اور پروجیسٹرون کے ساتھ یا اس کے بغیر تیاری میں دستیاب ہے۔ ایسے مریضوں کے لیے جو exogenous gonadal steroids کا استعمال نہیں کرنا چاہتے، gonadal steroids (estrogen اور progesterone) کے اضافے کے بغیر کم خوراک والی linzagolix فارمولیشن وہی اثر حاصل کر سکتی ہے جو کہ exogenous ہارمونز پر مشتمل ایک اعلیٰ خوراک کے امتزاج کی تشکیل کا ہوتا ہے۔ امتزاج تھراپی یا تھراپی جو جزوی طور پر ہائپوتھیلمک فنکشن کو روکتی ہے، مکمل خوراک GnRH مخالف مونو تھراپی کے مقابلے میں اثرات کے ساتھ علامات کو دور کرسکتی ہے، لیکن کم ضمنی اثرات کے ساتھ۔ زیادہ خوراک والی مونوتھراپی کا ایک فائدہ یہ ہے کہ یہ رحم کے سائز کو زیادہ مؤثر طریقے سے کم کر سکتا ہے، جو کہ GnRH agonists کے اثر سے ملتا جلتا ہے، لیکن زیادہ ہائپوگوناڈل علامات کے ساتھ۔
کلینیکل ٹرائل کے اعداد و شمار سے پتہ چلتا ہے کہ زبانی GnRH مخالف امتزاج حیض (50% سے 75% کمی)، درد (40% سے 50% کمی)، اور رحم کے بڑھنے سے منسلک علامات کو کم کرنے میں مؤثر ہے، جبکہ رحم کے حجم کو قدرے کم کرتا ہے (تقریباً 10% ضمنی اثرات کے ساتھ۔ شرکاء نے گرم چمک، سر درد، اور متلی کا تجربہ کیا)۔ زبانی GnRH مخالف امتزاج تھراپی کی افادیت myomatosis کی حد (سائز، تعداد، یا fibroids کی جگہ)، adenomyosis کی پیچیدگی، یا سرجیکل تھراپی کو محدود کرنے والے دیگر عوامل سے آزاد تھی۔ زبانی GnRH مخالف امتزاج فی الحال ریاستہائے متحدہ میں 24 ماہ اور یورپی یونین میں غیر معینہ مدت کے لیے استعمال کے لیے منظور کیا گیا ہے۔ تاہم، ان ادویات کا مانع حمل اثر نہیں دکھایا گیا ہے، جو بہت سے لوگوں کے لیے طویل مدتی استعمال کو محدود کرتی ہے۔ Relugolix امتزاج تھراپی کے مانع حمل اثرات کا جائزہ لینے والے کلینیکل ٹرائلز جاری ہیں (ClinicalTrials.gov پر رجسٹریشن نمبر NCT04756037)۔
بہت سے ممالک میں، سلیکٹیو پروجیسٹرون ریسیپٹر ماڈیولرز منشیات کا ایک طریقہ ہے۔ تاہم، نایاب لیکن سنگین جگر کے زہریلے ہونے کے خدشات نے ایسی دوائیوں کی قبولیت اور دستیابی کو محدود کر دیا ہے۔ ریاستہائے متحدہ میں uterine fibroids کے علاج کے لیے کوئی منتخب پروجیسٹرون ریسیپٹر ماڈیولیٹر منظور نہیں کیا گیا ہے۔
ہسٹریکٹومی
اگرچہ ہسٹریکٹومی کو تاریخی طور پر uterine fibroids کے لیے ایک بنیادی علاج سمجھا جاتا رہا ہے، لیکن مناسب متبادل علاج کے نتائج کے بارے میں نئے اعداد و شمار بتاتے ہیں کہ یہ ایک کنٹرول شدہ مدت کے دوران کئی طریقوں سے ہسٹریکٹومی کی طرح ہوسکتے ہیں۔ دوسرے متبادل علاج کے مقابلے ہسٹریکٹومی کے نقصانات میں پیری آپریٹو خطرات اور سیلپنگیکٹومی (اگر یہ طریقہ کار کا حصہ ہے) شامل ہیں۔ صدی کے آغاز سے پہلے، ہسٹریکٹومی کے ساتھ دونوں بیضہ دانی کو ہٹانا ایک عام طریقہ کار تھا، اور 2000 کی دہائی کے اوائل میں بڑے ہمہ گیر مطالعات سے پتہ چلتا ہے کہ دونوں بیضہ دانی کو ہٹانے سے موت، امراض قلب، ڈیمنشیا، اور دیگر بیماریوں کے بڑھتے ہوئے خطرے سے ہسٹریکٹومی اور بیضہ دانی کو برقرار رکھنے کے مقابلے میں منسلک کیا گیا تھا۔ اس کے بعد سے، سیلپنگیکٹومی کی جراحی کی شرح میں کمی آئی ہے، جبکہ ہسٹریکٹومی کی جراحی کی شرح میں کمی نہیں آئی ہے۔
متعدد مطالعات سے یہ بات سامنے آئی ہے کہ اگر دونوں بیضہ دانی کو محفوظ رکھا جائے تو بھی دل کی بیماری، بے چینی، ڈپریشن اور ہسٹریکٹومی کے بعد موت کا خطرہ بہت بڑھ جاتا ہے۔ ہسٹریکٹومی کے وقت ≤35 سال کی عمر کے مریضوں کو سب سے زیادہ خطرہ ہوتا ہے۔ ان مریضوں میں، ہسٹریکٹومی کروانے والی خواتین میں دل کی شریانوں کی بیماری کا خطرہ 2.5 گنا زیادہ اور 22 سال کے درمیانی فالو اپ کے دوران ہسٹریکٹومی نہ کروانے والی خواتین میں 4.6 گنا زیادہ تھا۔ جن خواتین نے 40 سال کی عمر سے پہلے ہسٹریکٹومی کی تھی اور اپنے بیضہ دانی کو محفوظ رکھا تھا ان کی موت کا امکان ان خواتین کے مقابلے میں 8 سے 29 فیصد زیادہ تھا جنہوں نے ہسٹریکٹومی نہیں کروایا تھا۔ تاہم، جن مریضوں نے ہسٹریکٹومی کروائی تھی، ان میں موٹاپا، ہائپرلیپیڈیمیا، یا سرجری کی تاریخ جیسی بیماریاں زیادہ تھیں، ان خواتین کے مقابلے جنہوں نے ہسٹریکٹومی نہیں کروائی تھی، اور چونکہ یہ مطالعات مشاہداتی تھیں، اس لیے وجہ اور اثر کی تصدیق نہیں ہو سکی۔ اگرچہ مطالعات نے ان موروثی خطرات پر قابو پالیا ہے، لیکن پھر بھی ناپید الجھنے والے عوامل ہو سکتے ہیں۔ ہسٹریکٹومی پر غور کرنے والے مریضوں کو ان خطرات کی وضاحت کی جانی چاہئے، کیونکہ uterine fibroids کے بہت سے مریضوں کے پاس کم حملہ آور متبادل ہوتے ہیں۔
فی الحال uterine fibroids کے لیے کوئی بنیادی یا ثانوی روک تھام کی حکمت عملی موجود نہیں ہے۔ وبائی امراض کے مطالعے نے uterine fibroids کے کم خطرے سے منسلک متعدد عوامل کو پایا ہے، بشمول: زیادہ پھل اور سبزیاں اور کم سرخ گوشت کھانا؛ باقاعدگی سے ورزش کریں؛ اپنے وزن کو کنٹرول کریں؛ عام وٹامن ڈی کی سطح؛ کامیاب زندہ پیدائش؛ زبانی مانع حمل ادویات کا استعمال؛ اور طویل مدتی پروجیسٹرون کی تیاری۔ یہ تعین کرنے کے لیے بے ترتیب کنٹرول ٹرائلز کی ضرورت ہے کہ آیا ان عوامل میں ترمیم کرنے سے خطرہ کم ہو سکتا ہے۔ آخر میں، مطالعہ سے پتہ چلتا ہے کہ کشیدگی اور نسل پرستی صحت کی ناانصافی میں ایک کردار ادا کر سکتی ہے جو موجود ہے جب یہ uterine fibroids کے لئے آتا ہے.
پوسٹ ٹائم: نومبر-09-2024